2018.08.03

韓国の教訓を福島に伝える――韓国における甲状腺がんの過剰診断と福島の甲状腺検査
東京電力福島第一原発事故後、福島県では原発事故当時おおむね18歳以下だった県民(約38万人)を対象とし、甲状腺スクリーニング検査(無症状の集団に対して、甲状腺がんの可能性があるかどうかをふるいわける検査)が行われている。
一方、近年、超音波機器の精度の向上に伴う甲状腺がん検診による過剰診断(本来命にかかわらず、微小でその後も進行しないがんを見つけること)が、国内外で問題視されている。今回は、世界に先駆けて「甲状腺がんの過剰診断」の問題提起を行った韓国の疫学と臨床の専門家にお話をうかがった。
韓国の「甲状腺がん」の診断激増、変わらない死亡率
世界保健機構(WHO)の一機関である国際がん研究機関(IARC)は、原発事故後の甲状腺検査について調査・研究するために、2017年に国際専門家グループ(TM-NUC)を発足した。韓国から2014年に世界2大臨床医学誌のひとつである”New England Journal of Medicine”(NEJM)で韓国における甲状腺の過剰診断を報告したAHN, Hyeong-sik氏・高麗大学教授(予防医学)は、この専門家グループのメンバーでもある。

――甲状腺がんの過剰診断が韓国で注目されはじめた経緯を教えて下さい。
AHN(以下略) 韓国では、医療支出が国内総生産の7.6%と、比較的低く抑えられています。一方で1980年代からは国民皆健康保険制度が敷かれ、画像診断などの技術の発展や、がん登録など医療統計登録システムの整備にも力を注いできました。
国民皆保険と予防医療に焦点を当てた政府の方針を背景に、1999年からは乳がんと子宮頸がん、結腸がん、肝臓がんについて、政府主導のスクリーニング検査が始まりました。このとき、乳がん検診のオプションとして、3000~5000円程の追加料金を支払えば、超音波による甲状腺がん検診も受けられることになりました。
韓国でも当時「どんながんも、早期発見・早期治療がつねに望ましい」と信じられていました。政府もまたがんの早期発見・早期治療を推奨していました。
がん検診がはじまったとたんに、「甲状腺がん」と診断されて治療を受ける患者が急に増えました。その増え方があまりに急激かつ顕著であったため、甲状腺がんの過剰診断を懸念する医師の声があがりました。
これを受け、韓国のある大手新聞も「政府が始めたがん検診によって、今多く発見されている甲状腺がんは『過剰診断』なのではないか?」と大きな見出しをつけた記事を掲載しました。この記事が波紋を起こし、韓国の大手テレビメディア3社のすべてが「甲状腺がんの過剰診断」を扱った番組を放送しました。「甲状腺がんの過剰診断」は、一般の人々にとって、「すべてのがんはつねに早期発見・早期治療が良い」という常識を覆すものでした。
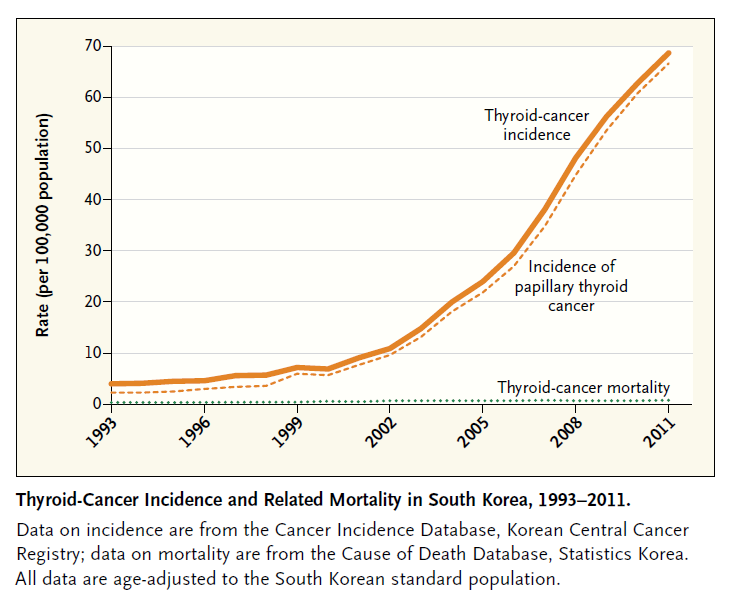
私たちの調査の結果、2011年には検査開始前の1993年に比較して約15倍の方が「甲状腺がん」と診断されていることがわかりました。また、超音波検査によって無症状のうちに「甲状腺がん」と診断された方は2011年当時ですでに40,000人以上にのぼっていましたが、甲状腺がんによる死亡率に変化がないこともわかりました。
つまり、超音波による甲状腺スクリーニング検査では、命に関わらない甲状腺がんをたくさん見つけていたということです。
韓国のマスメディアが報じた「甲状腺がんの過剰診断」
――その後、韓国における甲状腺がんの過剰診断は抑えられたのでしょうか。
2014年、私たちは韓国で起きている「甲状腺がんの過剰診断」についてNEJM紙で報告しました。同時に、一般の方々に対しても正しい知識を伝え、注意を喚起する必要を感じていました。その頃、韓国の大手テレビメディアが、われわれ科学者グループをとりあげる特別番組を組みました。
このテレビ特番が反響を呼び、それ以降、韓国のテレビや新聞は、ほぼ毎日のように「甲状腺検査は危険だ」「過剰診断は私たちの健康に害を及ぼす」という見出しをつけ、繰り返し「甲状腺の超音波スクリーニング検査による過剰診断には問題がある」と報じました。
一般の方々にとって、マスメディアの影響は大きかったようです。2014年に論文が発表された翌年の2015年から、早くも受診者は減少しはじめ、2018年現在ではピーク時の約半分にまで減っています。
――甲状腺がんのように、必ずしも「早期発見・早期治療」がメリットを生まないがんがあることについて、韓国では一般に理解が浸透しているのでしょうか。
一般の方々にとっては、やはり今でも「過剰診断」という概念は簡単に理解できるものではありません。さらに、韓国では検査と治療が民間の病院に大きな利潤をもたらすようになってしまったこともあり、検査の受診を積極的に勧める病院も少なくありません。その勧めに従って検査を受けてしまう方はいまだにいらっしゃいます。
多くの患者さんは、われわれの主張やマスメディアの報道よりも、ご自身の主治医の言葉を信じます。ですから、医師にはその信頼に応え、過剰診断の危険性をしっかりと学んで、患者さんに正しく伝える責任があるでしょう。
また、検査で「甲状腺がん」と診断された患者さんは、経過観察ではなく手術を望まれる場合が多いようです。患者さんご自身が甲状腺がんの特性を知らされていないということに加え、そもそも過剰診断のデメリットを伝えずに検査を推奨する医師は、「甲状腺がん」と診断された方にすぐに手術を勧める傾向にあるからです。
「甲状腺がん」と診断され、手術を受けられた方の8~9割は、「無症状のうちに超音波検査を受け、甲状腺がんの早期発見・早期治療ができて幸運だった」と今も信じておられると思います。一方で、「甲状腺がんは、症状が出てから受診しても、無症状のうちに超音波検査で発見しても、死亡や治療の選択などその後の経緯には差異がない」ということを知った患者さんもごく少数ながらいらっしゃいます。しかしそのほとんどがすでに手術を受けてしまっており、今なお辛い思いをなさっていることでしょう。
福島ではじまった甲状腺スクリーニング検査
2011年の福島第一原発事故の直後、とくに放射性ヨウ素などによる内部被ばくの影響で、子どもが甲状腺がんになるのではないかという人々の不安があった。このため、福島県は原発事故当時おおむね18歳以下だった県民を対象に、超音波による甲状腺のスクリーニング検査を始めた。
その後、UNSCEAR(原子放射線による国連科学委員会)による報告をはじめ、多くの専門家による住民の内部被ばく線量やその影響に関する研究結果が報告されるようになった。この結果、原発事故当時、福島県内にいた子どもの内部被ばくが、甲状腺がんの原因となるようなレベルの線量ではないこともわかってきた。
近年、環境省の委託で、鈴木元・国際医療福祉大学クリニック院長らによる住民の線量評価に関する包括研究(住民のホールボディカウンターによる内部被ばくデータや、原発事故直後の水道水やミルクなどの流通実態、日本人の甲状腺の大きさや代謝の特性などを検討する研究)が行われている。
この研究の中間報告(http://www.pref.fukushima.lg.jp/uploaded/attachment/238778.pdf)によると、より実測値に近いデータとして、原発事故当時、福島県にいた1歳児の初期被ばく線量は、UNSCEAR2013報告書の推定値の7~69%であったこと、また、もっとも高い飯舘や浪江の地域にいた子どもでも平均40mSv未満であったという(いずれも甲状腺等価線量)。
甲状腺がんは、もともと剖検(別の原因で亡くなった方の死後解剖検査)をすると低くない確率で見つかるという特徴を持つ。このことから、私たちのうち一定数は、甲状腺がんを潜在的に持ったまま、一生それに気づかずに過ごしているとも考えられる。
超音波で検査すると、この「私たちが潜在的に持っている一生発症しない甲状腺がん」を多数発見する可能性がある。多くの人は「がん」と診断されることで大きな精神的ショックを受ける。それに加えて、福島では「原発事故が起きた」という背景があるため、子どもや若者、またその家族が、「甲状腺がん」の診断を放射線被ばくと結びつけ、より深刻な心的外傷に苦しむこともある。
どんな治療を選択してもデメリットは免れない
――福島県の県民健康調査においては、現在2036年まで甲状腺のスクリーニング検査が継続される計画が出されています。福島で続く甲状腺検査について、ご意見をいただけますか。
もし2036年まで甲状腺の超音波によるスクリーニング検査が継続された場合、数千人の方々が甲状腺がんの診断を受けることが予想されます。
自治体(行政)とマスメディアが、共に「甲状腺がんの過剰診断」がもたらす健康へのデメリットについての危機感を持っていないとすれば、このプログラムが完遂しまう可能性は十分にあります。もちろん、途中でこの検査のプログラムを中止したりやり方を変更したりできればいいのですが、そうできなかった場合のことも想定しておくべきでしょう。
県民のうち数千人が「甲状腺がん」と診断されてしまうような状況を想定した場合、予め「甲状腺がんのほとんどは進行しないか、してもきわめて遅く、命にかかわるようなものではない」(甲状腺がんの自然史)ということについて、わかりやすく県民に説明しておくことが必要だと思います。
甲状腺がんの90%以上は、明らかな症状を呈してから受診して治療を行っても、命にかかわるような状況にはならないという特徴があります。これは「無症状のまま早期に発見して手術を行っても死亡者数が変わらない」という韓国のデータからすでに明らかになっていることです。
韓国では、スクリーニング検査や手術を勧める医師が甲状腺の全摘手術(甲状腺そのものをすべて摘出する手術。ホルモン剤による通院と治療が必要になる)を行う傾向にありますので、過剰診断による過剰治療の被害はいまだに深刻です。
近年、甲状腺の過剰診断がクローズアップされはじめたこともあり、欧米でも部分切除(葉切除)が勧奨されるようになりましたが(注1)、やはり手術には感染症や合併症など一定のリスクが伴います。甲状腺がんの自然史を正しく周知し、せめて経過観察を抵抗なく選択できるような環境づくりをすべきだと思います。
(注1)米国甲状腺学会(ATA)は2015年に治療ガイドラインの改訂をおこなった。甲状腺がんを「極めて低リスク・低リスク・中リスク・高リスク・極めて高リスク」に分類し、全摘手術が中心だったそれまでの指針を改め、リスクや患者ごとに部分的な切除(葉切除)や経過観察の選択肢を明記した。ただし、ATAでは無症状の子どもが超音波検査を受けた場合の甲状腺がんについてはほとんど触れられていない。
ただし、福島のケースでは子どもや若年者が「甲状腺がん」と診断されています。そうなれば、やはり数十年にわたる長期間の経過観察による精神的負担は免れません。福島の甲状腺がん検診による過剰診断は、たとえその後どんな治療を選択したとしても、子どもや若年者が長い期間苦しむ結果に結びついてしまうでしょう。
韓国の臨床医が見る「甲状腺がんの縮小と消失」
続いて、建国大学病院で長年甲状腺の治療に携わる医師LEE, Yong-sik氏・建国大学病院医師(甲状腺外科)にお話をうかがった。

――甲状腺がんを無症状のうちに早期発見・早期治療することに、本当にメリットはないのでしょうか。
LEE(以下略) 無症状の方々に対する超音波検査が韓国で始まる前、私が長年診てきたのは「声が出にくい」「痛みがある」など、何らかの症状を訴えて受診された患者さんたちです。症状を呈して受診される方の場合、ある程度大きくなっていたりリンパ節や肺に転移していたりする例(米国甲状腺学会の基準で中リスクの症例)が多く見られます。
そういった症例でも、私は、患者さんの年齢や健康状態などの背景や、本人との話し合いを経て、できるだけ全摘手術ではなく部分切除手術(葉切除)を選択するようにしています。とくに若年者の場合、全摘手術を選択しなかったために命に関わったという経験はありません。
症状が出てから来院されたケースでも、しこりの大きさや転移の有無などを検査した結果、経過観察を選択することも少なくありません。経過観察をしている患者さんの甲状腺がんのサイズの変化を記録していると、ごく小さな甲状腺がんの場合、治療をしなくても自然に小さくなることがあります。それだけではなく、甲状腺がんそのものが、出たり消えたりする例もあります。
たとえば、症状を訴えて来院された患者さんの1人は、来院当初4mmの甲状腺がんと診断されましたが、2年後に自然消失しました。また、同様に来院された患者さんには9.7mmの甲状腺がんが見つかりましたが、やはり経過観察中に自然消失しました。
微小な甲状腺がんの場合、できる限り手術をせずに経過観察を選択するべきだと思います。手術には感染症や声が出なくなったり変わってしまったりするようなリスクが伴います。もし全摘手術をすれば、一生ホルモン剤を服用する必要もあります。
症状が出て来院された患者さんの症例を長く診察してきた経験から、無症状の段階で甲状腺がんを早期に発見することが、患者さんの命を救ったり、より侵襲性(治療による痛みや大きな手術などの身体的負担)の少ない治療にしたりすることにつながるとは思えません。
手術を受けた患者さんの精神的なケア
――韓国でも、もともとは「すべてのがんはつねに早期発見・早期治療がよい」という考え方はあったのでしょうか。
ありました。私は専門家に向けて論文を発表する一方で、一般の方向けにはテレビなどのマスメディアを通して、超音波による甲状腺のスクリーニング検査がもたらす過剰診断の有害性を訴えてきました。視聴率の高いワイドショー番組で、「検査を続けるべきだ」と主張する医師と私との討論が生放送されたこともあります。
テレビメディアの影響は大きく、視聴者には、少なくとも検査になんらかの問題があることは伝わったと思います。また、個人のホームページを開設し、検査の問題点を指摘したり解説したりもしています。それでも、今も「すべてのがんはつねに早期発見・早期治療がもっともよいことだ」と信じている方は少なくありません。
――無症状の甲状腺がんの手術を受けられた方にとって、あとから「本来手術を受けなくてもよかったのかもしれない」と知ることは、大きな精神的苦痛になるのではないでしょうか。
「無症状かつ微小な甲状腺がんは、一生発症しないか、将来発症してからの治療でも命や治療の侵襲性に影響しない」という事実は、韓国でもまだ十分に伝わっていません。一方で、無症状のまま超音波検査で「甲状腺がん」と診断され、手術を受けた方はたくさんいます。あとから事実を知った患者さんの精神的なショックははかりしれません。
私の病院にも、別の医療機関でスクリーニング検査を受け、微小な甲状腺がんの手術を受けた方が、甲状腺の自然史を知って相談に訪れることがあります。既に手術を受けられた患者さんにとって、これは非常に深刻かつ受け入れがたいものです。まずは医学的な事実を誠実にお伝えした上で、長い時間をかけて何度も来院していただき、丁寧に話し合うことにしています。
また、スクリーニング検査を受けて「甲状腺がん」と診断を受け、いったんは経過観察を選択されたものの、やはり後に手術を希望して来院されることもあります。経過観察では定期的な通院が必要になりますし、「自分の甲状腺にがんがある」と悩みながら生活を送ることは患者さんにとって大きな精神的負担になります。無症状で微小かつリスクのとても低い甲状腺がんを、ご本人の希望によって手術せざるをえない場合には、がん化しているごく一部の組織だけを取り除くようにしています。
――一部だけを摘出した場合、再発を心配される方もいらっしゃいます。また、実際に甲状腺を一部だけ摘出された患者さんで、残った甲状腺に対する検査を受けているうちに、再度「甲状腺がん」と診断された例もあるようです。
たとえ何度甲状腺がんが見つかっても、ひとつひとつの甲状腺がんについて、無症状の超音波検査で見つかってからの治療と、発症してからの治療との違いはありません。
剖検での発見率の高さや、甲状腺がんによる死亡率の低さなどから、一生発症しないような微小な甲状腺がんは、ほとんどの人が潜在的に持っているとも考えられます。もし将来、今よりもさらに高精度の超音波機器などの検査機器が発明され、それを使ってスクリーニング検査をすべての人に対して継続的かつ定期的に実施したとすれば、私たちのほぼ全員が一生のうち1度は「甲状腺がん」と診断される可能性さえあります。
「あなたの手を、顕微鏡で検査しますか?」
――超音波検査機器の精度の向上と、甲状腺のスクリーニング検査がセットで問題視されるのはなぜでしょうか。
あなたの手を見てください。肉眼では何の問題もないように見えますね。しかし、肉眼で見てどんなにきれいな手であっても、高精度の顕微鏡で調べれば、小さなホクロやシミ、皮膚のやぶれなどがたくさん見つかります。
さて、あなたは高精度の顕微鏡で見なければ気づかないようなホクロやシミを気にして日常生活を送っていますか? あるいは、こういった傷を見つけ出してすべて消すために、痛みもかゆみもないのに、顕微鏡による検査や治療を望むでしょうか。
「高精度の超音波機器を使ってスクリーニング検査をし、無症状の甲状腺がんを見つけ出して手術で取り除く」ということは、痛くもかゆくもない健康な手のホクロやシミを、高精度の顕微鏡で見つけて、手術をして取り除くということに似ています。
そもそも、本来甲状腺の専門医は、なんらかの症状を訴えて来院された方をまず触診し、しこりがあれば、その状態を検査するために超音波を使います。無症状の人たちの甲状腺に無作為に超音波をあてるようなことは従来行われてきませんでした。
――「子どもや若年者の甲状腺がんは、成人や高齢者に比べて危険なのではないか」と不安に感じる方も少なくないようです。
むしろ高齢者の場合、進行が早くて命に関わるような甲状腺がんと診断されることが稀にあります。しかし、子どもや若年者の場合、命にかかわるような甲状腺がんと診断されることはまずありません。診たことのある医師もかなり少ないのではないでしょうか。いずれにしても、進行が早く死亡リスクの高い危険な甲状腺がんは、甲状腺がんの90%以上を占める微小な甲状腺がん(甲状腺乳頭がん)とはまったく別の病気と言えるほど異なるものです。少なくとも、子どもや若年者が無症状のまま超音波検査を受けて診断されるようなものではありません。
福島の甲状腺検査について、「福島の甲状腺検査では、予め過剰診断を想定して慎重に診断をしているため、韓国の甲状腺検査で起きたような過剰診断は起きていない」という甲状腺外科の先生がいらっしゃるとも聞きました。しかし、現在福島で行われている甲状腺検査が、高精度の超音波機器を使って無症状の方々に対して行われている限り、やはりその検査で見つかった甲状腺がんは過剰診断だと言わざるをえません。
「見つかった甲状腺がんが過剰診断かどうか」は、まずは「発症した甲状腺がんかどうか」で判断されるべきです。とくに子どもや若年者の場合は、無症状での治療が、症状が出てからの治療に比べて患者さんに何らかのメリットをもたらすとは考えられません。ですから「無症状の甲状腺がんを超音波で見つけることそのものが過剰診断であり、その診断に基づく手術はすべて過剰治療である」と私は考えています。
「福島の住民の健康を何よりも優先してほしい」
――甲状腺がんの過剰診断の問題を浮き彫りにした韓国の教訓は、世界にどのような影響をおよぼしたのでしょうか。
米国甲状腺学会の治療ガイドラインが2015年に大きく改訂されました。このガイドラインでは、過剰診断および過剰治療による患者さんへの不利益を減らすために、さまざまな考慮がされています。
ただし、このガイドラインはおもに成人を対象にしたものです。福島県の甲状腺スクリーニング検査の場合、対象に子どもも含まれますから、ガイドラインがそのまま当てはまらないケースもあります。さらに、福島で原子力災害が起きたことがスクリーニング検査の背景にあるため、原発事故当時の子どもの甲状腺が放射線被ばくしている可能性を訴え、検査を継続すべきだと主張する方もいると聞きます。
しかし、福島第一原発事故では、放射性ヨウ素による子どもの内部被ばくがチェルノブイリ原発事故後に比べて非常に低かったことは、UNSCEARの報告としてインターネットでも世界に公開されており、私も読んでいます。
――福島では、原発事故後の不安の中で甲状腺のスクリーニング検査が開始されました。その後、韓国からの「甲状腺がんの過剰診断」という報告があり、初期被ばく線量の再評価も進んでいます。福島の甲状腺検査は今後どのような方向に向かうべきだとお考えですか。
行政主導でスクリーニング検査の体制がいったんできてしまえば、これを中止することは至難の業です。それは純粋に医学的な理由からではありません。
韓国の場合、検査や治療によって利潤を得るようになった医療機関や民間団体が、今も政府がスクリーニング検査を中止することに強く反対しています。検査が政府の後ろ盾を失って強制性を減じてしまえば、検査の受診者やがんと診断される人が少なくなり、彼らは経済的基盤を失って存続できなくなるからです。
また、学術的なデータを得るために、スクリーニング検査を長期的に継続したいと主張する立場もあるでしょう。政治的な事情も絡んでくるかもしれません。しかし医師としては、何よりも検査をうける当事者の心身の健康のことを優先してほしいと考えています。
超音波による甲状腺のスクリーニング検査のリスクは大きく、対象が福島のように子どもや若年者であればなおさらです。福島県は自治体としての責任をもって、スクリーニング検査のできるだけ早い時期の中止を目指すべきだと思います。
「福島レポート」をサポートしてくれませんか?
「福島レポート」の運営はファンクラブによって支えられています。福島をめぐる誤った情報や偏見をただし、科学的に正確な知識を広めるために、どうぞサポートをご検討ください。⇒ https://camp-fire.jp/projects/view/30155
プロフィール

服部美咲
慶應義塾大学卒。ライター。2018年からはsynodos「福島レポート」(http://fukushima-report.jp/)で、東京電力福島第一原子力発電所事故後の福島の状況についての取材・執筆活動を行う。2021年に著書『東京電力福島第一原発事故から10年の知見 復興する福島の科学と倫理』(丸善出版)を刊行。



