2018.02.05

優生思想と私たち――旧優生保護法から出生前診断まで
旧優生保護法(1948~1996年)にもとづき、不妊にする優生手術を強制的に受けさせられたのは憲法違反だとして、宮城県の知的障害のある女性が1月30日、国を相手に仙台地裁に提訴した。
厚生労働省によると、旧優生保護法下で本人の同意なしで行われた優生手術は約1万6千件に上る。しかし手術を受けた当事者が名乗り出るケースはきわめて少なく、提訴まで至ったのは初めてとなる。
改正から20年以上たつなか、行政の資料は失われ、当事者たちの高齢化も進んでいる。一方、優生手術が行われなくなった今も、別のかたちで「優生思想」は存在している。出生前診断は広がりつつあり、障害を理由とした中絶が実質的には行われているからだ。本稿では、旧優生保護法下での強制的な優生手術を入り口に、私たちに潜む「優生思想」を考えたい。
提訴の理由
今回の訴訟の原告、由美さん(60代、仮名)の自宅は、広々とした田園の中にある。近くの駅から車で15分ほど。取材に訪れた日は、由美さんの義姉路子さん(60代、仮名)が駅まで車で迎えに来てくれた。
「妹がなぜ、こんな手術を受けないといけなかったのか。一緒に暮らして40数年たつけど、ずっと納得できなかった」。自宅に到着して話を聞こうとすると、路子さんが切り出した。そばには由美さんが座り、言葉少なに、にこにこ見つめている。
由美さんは10代の頃、「遺伝性の精神薄弱」を理由として、旧優生保護法にもとづく優生手術を受けたという。卵管を縛る卵管結紮術だったとみられる。
旧優生保護法は、ナチスの断種法をモデルとした戦前の国民優生法を源流のひとつとして1948年に施行された。第1条には「優生上の見地から不良な子孫の出生を防止する」と掲げられ、「遺伝性精神病」や「遺伝性精神薄弱」などの患者には、本人の同意なしに不妊にする優生手術を実施できると定めていた。
障害のある人らの批判を受けて、ようやく1996年になって母体保護法に改正され、優生手術の規定がなくなった。由美さんが原告の訴訟では、旧優生保護法は「生命、自由及び幸福追求に対する国民の権利」を定めた日本国憲法13条に違反し、改正後も優生手術を受けた人への補償を怠ったのは国の立法不作為として、1100万円の損害賠償を請求している。

今回の訴訟に至った理由を説明する由美さん(右)と路子さん
提訴への思いを由美さんに尋ねた。答えは返ってこない。「おなかは痛かったですか」などと質問を重ねたが、「覚えていない」と短い答え。「あまり理解できていないのよ」。路子さんが横から口を添える。
路子さんは、由美さんが優生手術を受けて3年後に嫁いだ。義母から由美さんについて「子どもができないように手術をされた」と告げられた。悔しそうな義母の声音に、それ以上は深く聞けなかった。手術が話題に上ったのは、その一度きり。義母は2年前に亡くなった。
由美さんはよく腹痛を訴えていた。卵巣内に液体や脂肪がたまる「卵巣嚢腫」になり、成人してから右卵巣の摘出手術を受けた。医師からは「卵管を縛ったことが原因」と告げられたという。「こんなに体を傷つけられてかわいそう」。そう思い続けてきた。
転機は2015年、知的障害を理由に同意なしで優生手術を受けさせられた宮城県の飯塚淳子さん(70代、仮名)が、日本弁護士連合会(日弁連)に人権救済を申し立てたというニュースを偶然目にしたことだった。「同じ境遇の人がいた」。2年後、日弁連が国に補償を求める意見書を出したのをきっかけに、活動に関わる仙台弁護士会の新里宏二弁護士へ連絡した。
2017年6月には、宮城県に由美さんの手術に関する情報公開請求をした。旧優生保護法による優生手術では、医師の申請にもとづき、各都道府県が設置する優生保護審査会での審査を経て、実施通知が出る。だが7月に開示されたのは、優生手術台帳だけだった。宮城県の規定で1984年度以降、それまで残っていた優生手術の記録は優生手術台帳だけを残してほぼすべて廃棄したためという。台帳だけでは、診断の細かな経緯などは分からない。
路子さんが、台帳のコピーを見せてくれた。氏名と年齢、「遺伝性精神薄弱」という申請理由が記載されている。路子さんは台帳に記された申請理由に疑問を抱いている。由美さんは出生時には健常だったが、生まれて間もない頃に口蓋裂の手術を受けたときの麻酔が原因で発達が遅れたと義母から聞いた。療育手帳の更新時に医師が書いた1970年代の記録にも同様の情報があり、「遺伝的な要因はない」という趣旨の記載がある。なぜ優生手術をする際に、「遺伝性」という言葉がすべりこんだのか。
「旧優生保護法4条にもとづいて手術をしたかったのでは」。路子さんは推測する。旧優生保護法による優生手術の申請は、遺伝性と非遺伝性で方法が異なった。遺伝性は4条にもとづいて申請でき、本人や家族の同意が必要なかった。非遺伝性については12条に規定があり、配偶者や親など保護義務者の同意が必要だった。
路子さんは、同意なしで手術できるよう医師が「遺伝性精神薄弱」と診断したと考えている。ではなぜ同意なしで手術したかったのか。義父や義母が亡くなった今、優生手術の経緯を知る人はいない。本人の人生を大きく変えた手術にも関わらず、誰が主導したのかは闇に紛れている。
路子さんの子ども3人が幼い頃、由美さんは一緒に遊んでくれ、子煩悩な一面を見せていた。子どもを産んでよい人といけない人という区別があるはずがない。だが、厚労省は「当時は合法だった」という立場を崩さず、謝罪はない。進捗がない状況に見切りをつけ、提訴に踏み切った。「謝罪しない国に対して、声を上げる人がもっと増えてくれれば」。路子さんは訴える。
埋もれる実態
由美さんの提訴のきっかけをつくったのは、飯塚さんの日弁連への人権救済の申し立てだった。飯塚さんは優生手術の当事者として初めて声を上げたが、今回の訴訟には加わっていない。優生手術の記録が宮城県に残っていないからだ。記録が消えたことが、訴えを阻んでいる。
飯塚さんは中学を卒業し、就職の準備として「職親」の家庭に住み込みで働いていた1963年の初めごろ、優生手術を受けたという。住み込み先の奥さんに連れられ診療所に行った。優生手術を受けるという説明は一切なかった。手術についてはっきりした記憶はない。術後、父に連れられて実家へ帰った。両親が「子どもを産めなくさせた」と話すのを聞き、自身に起きたことを知った。
優生手術は知的障害が理由だったとみられるが、本人は、障害者手帳をもらったことがない。どうして優生手術を受けなければならなかったのか。父親を問い詰めたこともある。父親が亡くなる前年の1997年に送ってきた手紙には「印鑑を押せと責められてやむなく押した」という趣旨が震える字で書かれていた。職親らに迫られて、優生手術に同意したとみられる。
情報公開請求したが、宮城県からは飯塚さんが手術を受けたと主張する1962年度の優生手術台帳はないという返答だった。「人の人生を奪っておいて、簡単に処分するのか」
どのようなかたちで、旧優生保護法下の優生手術が行われたのか。証言が少ない一方で、記録の処分は進んでいる。実態を究明するために残された時間は長くない。
旧優生保護法の下、全国で行われた約1万6千件に及ぶ同意なしの優生手術。しかし実施件数は都道府県ごとにばらつきがある。最多は北海道の2593件で、宮城県は1406件と2番目の多さだ。もっとも少ないのは沖縄県の2件。厚労省は「ばらつきが生じた理由は分からない」とする。恣意的に優生手術が実施された可能性を示唆している。

優生手術に関わった医師
現在からすれば、「不良な子孫の出生を防止する」理念を掲げた旧優生保護法は異様に映る。当時の優生手術に関わった人はどのように振り返るだろうか。京都府内で長年、旧優生保護法や母体保護法の指定医として働いてきた80代の男性産婦人科医師に話を聞けた。
「今から思えばとんでもないこと。でも当時は法律に沿っているから、これでいいのかと思っていました」。男性医師は率直に打ち明けた。障害のある人への優生手術の経験はあるかと問うと、「1回だけした記憶があります」という答え。1965年に愛媛県に赴任していた時の経験という。
その女性は、保健所の職員に連れられてきた。病名ははっきり覚えていないが、精神病か知的障害だったという。何度も妊娠しては中絶を繰り返していて優生手術をするしかないという話だった。卵管結紮を施した。本人の意思を確認できる状態ではなかったが、家族から同意を得た記憶はない。保健所の依頼で手術したこともあって、法的な手続きはすべて職員に任せていた。患者と会話した内容を覚えていないが、職員から「先生、助かりました」と礼を言われたことは印象に残っている。
話を聞きながら、厚生労働省の資料を見た。愛媛県では、1965年における旧優生保護法の4条と12条にもとづく優生手術はいずれも0件。「きちんとした届け出をせずにやっていたのかな」。医師は首をかしげる。1965年は自身が結婚した時期で、記憶に間違いはないという。
医師の証言をどう考えればよいのか。旧優生保護法下での優生手術を長年にわたって研究する東京大の市野川容孝教授は「旧優生保護法3条に基づく不妊手術かもしれない」と推測する。3条では、本人の同意にもとづいて優生手術ができると定められている。
たしかに厚労省の資料でも、本人の同意に基づく優生手術は1965年にも508件ある。証言してくれた医師の記憶では、本人と話せる状態ではなかったといい、十分な同意を得られていなかった可能性は残る。愛媛県に問い合わせたが、当時の資料はすべて処分されているという返答だった。仮に同意にもとづいたとしても、どこまで実態が伴っていただろうか。疑問は残る。
「当時の優生手術は、『不良な子孫の出生を防止』する優生思想にもとづくというよりは、『障害者が子どもを産んでも育てられない』という障害者差別が根底にあったと言える」。市野川教授はそう考えている。微妙な違いだが、障害のある人が子どもを産んでも、周囲がサポートできないため、あらかじめ優生手術を行ったと考えられるという。旧優生保護法の第1条でうたわれている理念と、現場で優生手術を行う場合の理由にはズレがあることになる。
証言した医師も、優生手術をした理由について「妊娠と中絶を繰り返していたから」と認識している。市野川教授の指摘に合致する。
旧優生保護法が改正されて20年以上たつなか、過去の優生手術の実態をさらに明らかにしていく必要がある。一方で、「不良な子孫の出生を防止する」という優生思想を実現する技術は現在の方が整っているとも言える。
「出生前診断」の普及である。
出生前診断
出生前診断をすれば、赤ん坊が生まれる前に障害の有無を診断し、生むか生まないかを判断できることがある。
従来から妊婦の子宮に針を刺して、羊水を採取して検査する手法はあったが、流産の確率が一定あるため普及しなかった。しかし2013年4月、妊婦の血液検査だけで高い精度で染色体異常を検知できる新出生前診断(NIPT)が臨床研究として実施されるようになった。
NIPTの対象として認められているのはダウン症など染色体が一本多い「トリソミー」に限られ、確定診断には羊水検査などが必要となる。NIPTを受けるには、妊婦が出産時に35歳以上だったり、過去に染色体異常の子どもの出産経験があったりといった条件があるが、血液検査というリスクの低い手法でできるため受診する人は増えている。
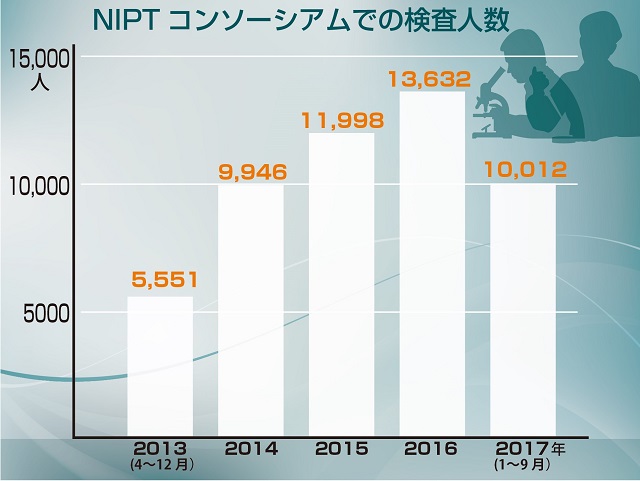
NIPTの臨床研究を実施している医療機関の大部分で構成する「NIPTコンソーシアム」によると、2017年9月までの4年半で計5万1139人が受診した。陽性となったのは933人。このうち羊水検査など確定検査を受けたのは781人で、診断が確定したのは700人だった。中絶を選んだのは654人という。35歳以上の高齢出産は2016年で約28万人。NIPTを受ける割合をどう評価するか。意見は分かれるかもしれない。
市野川教授は、現在の出生前診断から中絶に至る過程において重要なこととして、「政府など公権力の強制がなく、各個人の自由な意思決定に任せられている点」を指摘する。ナチスが行った国家主導による遺伝性疾患のある人の断種とは大きく異なる。市野川教授は、個人としては出生前診断によって障害のある子を産まない選択をすることには反対とした上で、法的に出生前診断を規制することには否定的だ。「個人の意思決定を妨げることは誰にもできない」
今後、出生前診断の技術はさらに洗練されていく可能性が高い。国家が関与せず、個人の選択に任される「命の選別」という新たな優生思想が、社会に張りめぐらされようとしているのだろうか。
出生に携わる現場で「命の選別」に否応なく向き合っている産婦人科医師を訪ねた。
日常にある「命の選別」
「産婦人科医として、命の選別は日常的に行っているんです。決して気分のいいものじゃないけど」。京都市内で出産や不妊治療を手がけている足立病院の畑山博院長は医療現場の実感を説明する。現代医療においては、「命の選別」は至る所に存在しているという。
たとえば不妊治療で、顕微鏡下で体外受精をする場合、複数の受精卵を作製して、状態の良さそうなひとつを選んで母親の子宮に戻す。「医療者がどの受精卵を戻すか決めます」。そのほかの受精卵は一定期間保存するが、最終的に廃棄されるケースがある。
無事に妊娠してからも超音波検査などで胎児の健康状態を検査する。早めに胎児にある問題を把握すれば、妊娠時に気をつけたり、出生後の速やかな治療に結びつけたりできる。しかし診断はときとして、命の選別にもつながる。
畑山院長には忘れられないカップルがいる。妊娠して18週のとき、超音波検査で胎児に唇の一部に切れ目ができる「口唇裂」と分かった。出生してから治療すればきれいになると説明し、カップルも誕生を楽しみに待っていた。しかし代々商売をしてきた夫の実家から「そんな子が生まれると商品が売れなくなる」と言われ、中絶することになったという。その後、カップルには2人の子どもが生まれたが、夫は5年ほど前に30代でがんのため亡くなった。「あの子に会えるかな」。死期を悟った夫がよく口にしていたと人づてに聞いた。
もちろん、こうした中絶は国家による強制ではない。個人の意思決定を誰も妨げられないとしても、実際には、個人の意思決定には家族など周囲の思いが大きく反映される。いつも「個人の意思選択」が十分に担保されているとは言い切れない。
足立病院はNIPTの認定施設でもある。NIPTを希望するカップルは多くはないが、受ける決断をした人は、陽性反応が出ると中絶するケースが多い。畑山院長は、「ダウン症のある子を産んでも、みんなと一緒に暮らせていける社会整備が進んでほしい」と願っている。ダウン症の当事者や家族と接する機会も多く、障害があっても楽しく暮らしていける道があることも知っている。だが、医師の立場としての胸中は複雑だ。
「医師として、患者さんの気持ちを尊重するのが一番。さまざまな事情がある中、中絶を選んだカップルの決断にとやかく言うことはできない」
「命の選別」はなくせるか
出生前診断の普及に伴い、「生まれるべき命とそうでない命」の線引きが進んでいるように思える。こうしたなか、今生きている障害のある人たちの尊厳も脅かされていると言える。命の選別をなくすことは可能なのだろうか。
「家族の状況でやむを得ない命の選択はあり得る」。20代のダウン症の次女がいて、近畿大理工学部で生命倫理学を講じる巽純子准教授に考えを聞くと、意外な言葉が返ってきた。
巽准教授はダウン症などがNIPTの対象になり、中絶に至るケースが出てきていることには批判的だ。「障害のある子どもを育てる生活をイメージできないから、中絶という選択をするケースも多いのではないか」。ダウン症など「トリソミー」の有無を出生前に確かめようとする人たちの背景には、障害への理解の不足があるとみる。
障害のある子を育てた経験のないことから来る不安。いじめられたりしないか。社会からつまはじきにされてしまわないか。自身が娘を出産したときにも、そんな心配がわき起こった。でもダウン症の子のいる親たちと出会い、徐々に不安は消えていった。「私が今の研究分野を選んだのも娘のおかげ。娘を通していろんな世界を知ることができた」
しかし学校教育の現場では、特別支援学級など、障害のある子とない子を分けて教育している。卒業後、働きたくても企業で職を得るのは容易ではない。障害の有無によって暮らす世界が分断されているのが現状だ。巽准教授には、そうした分断の合間を縫うように、出生前診断という技術が入り込んできたように映るという。
遺伝医療も研究している巽准教授は、「誰だって10個程度は、病気のリスクを高める遺伝子の変異は持っている」と指摘する。どんな病気のリスクもない「完璧な遺伝子」を持っている人なんていない。
障害のあるなしの境界は曖昧だ。一方で、病気によって生じる症状には厳然とした差が存在しているのも事実という。巽准教授は「寿命が短く症状が重度な遺伝性の病気もある。そうした病気に限定して、出生前診断は認められてもいいと思う」と語る。
例にあげたのは、「色素性乾皮症」という遺伝性の病気だ。難病にも指定されている。国内では300~600人の患者がいるとされ、
巽准教授は、「第1子を出産して色素性乾皮症のA群だった場合、第2子からは出生前診断をして健康な子どもを望むのは理解できる」と話す。その上で、「旧優生保護法のように国家が介入するのは断じて容認できないが、ある程度の命の選択は仕方ない」と話した。
もちろん、障害のある人やその家族がすべて、巽准教授と同じ考えという訳ではないだろう。だが、障害のある人と暮らした経験にもとづく言葉は、重かった。
優生思想の問い直し
旧優生保護法のように、国家が主導して、障害や病気のある子どもの誕生を減らそうとすることは認められない。この結論に異論はないと思う。過去に行われた優生手術の検証をさらに進め、現在にも残る障害者差別を根絶する必要がある。
しかし一方で、障害や病気のある人生を完全に受け入れることは難しく、「健康な人生」への欲求は大きい。
いったいどこまで、「健康な子ども」を望むことは許されるのだろうか。
倫理的には、すべての生が肯定されるべきだ。しかし私たちが全能でない以上、治療や介護には限界がある。重症な障害のある子の生まれることを避けるなど、どこかで線引きをせざるを得ないのかもしれない。
旧優生保護法にもとづき優生手術を受けたという飯塚さんも出生前診断は気になっていると明かす。「障害のある子は増えない方がいいのかもしれないけど。でもせっかく宿った命だし」。考えるほど迷いは募る。
科学技術は進展を続けていく。出生前診断や治療など、生をコントロールする新たな手段はこれからもできてくる。技術の開発を止めることは非常に難しい。
私たちにできるのは、できるだけ線引きによって切り捨てられる命の領域を狭くするように努め続けることだろう。治療法の開発や社会福祉制度の整備を通して、「すべての生が肯定される社会」に近づけていくことはできる。
しかしその先には、新たな問題が控えている。どこまで「治療」の対象を広げるかという点である。世界では、遺伝子を自由に改変できる技術「ゲノム編集」を使って受精卵段階で「治療」する是非についても議論が巻き起こっている。将来的には、受精卵の段階で遺伝性の病気になるリスクを見つけて治療できるようになるかもしれない。
生まれながらの病気の子がいなくなるというのはたしかに望ましいように感じる。しかし病気や障害をことごとく消し去ろうとすることは「すべての生が肯定される」社会なのだろうか。「不良な子孫の出生を防止する」という、旧優生保護法の理念に近いように私には映る。
病気や障害を克服しようする医療に、優生思想の萌芽はないのか。優生思想の問題点とは何か。あらためて問い直す必要が出てきている。
プロフィール

広瀬一隆
1982年、大阪生まれ。滋賀医科大学を卒業し、医師免許取得。
ご連絡は theshelteringsky89@gmail.com まで


